包括视物变形,闪光,视野缺损,尘样物飘动,夜盲等。
视物异常诊断思路:
★当病人主诉视物遮挡时,询问是某一方位的遮挡还是中心区域有薄纱样物遮挡,前者考虑视网膜脱离和视网膜分支动脉阻塞,视网膜脱离有闪光、眼前尘样物飘动,大多与近视、外伤有关,而后者往往见于高血压、动脉硬化的老人。视野中心有薄纱物遮挡往往伴有视物变形见于黄斑性疾病,但需注意的是有的视网膜脱离病人累及黄斑时,以黄斑病症状就诊,因而对于年轻病人,特别有外伤、近视者应详细询问病史及散瞳查眼底。
★视神经及视路病变引起的视野缺损多数以视力下降就诊,怀疑患此类疾病时要做视野检查帮助定位诊断。
★闪光感要散瞳查玻璃体、视网膜情况,首先排除病理性,生理性作解释工作。
★夜盲就诊患者有家族史者首先怀疑遗传性视网膜变性,特有的眼底表现帮助确诊,因而详细检查眼底及进行视野、ERG等辅助检查可进行鉴别诊断。全身病引起的夜盲少见。
一、视物变形(dysmorphopsia)
包括视物变小、变大或扭曲。是视网膜脱离后,视网膜、脉络膜炎症(如中心性浆液性脉络膜视网膜病变、老年性黄斑变性),视网膜挫伤、肿瘤等引起黄斑部视细胞排列紊乱、分散或拥挤导致。用Amsler表可检查出。
二、闪光(photopsia)
外界无光线刺激情况下眼感觉有“放电”现象。如眼内病变,多见于视网膜脱离、玻璃体脱离前兆,刺激视网膜引起。另外,枕叶视皮质刺激引起中枢性闪光,称闪辉性暗点(flare scotoma),可有偏头痛病史。其特点为眼前先有周围锯齿样闪光边暗影,逐渐扩大,闪光消失后伴头痛,持续几十秒不等。多见于精神压力大、过度疲劳患者。
三、视野缺损(defect of visual field)
指在视野范围内除生理盲点外所出现的任何暗点,常见于视网膜和视路病变。包括①黄斑部病变引起:老年性黄斑变性,近视性黄斑病变,糖尿病、高血压等引起的视网膜病变累及黄斑,自觉眼前薄纱物遮挡、视物变形,用Amsler表可查出视物变形和相对性暗点。②视网膜分支动脉阻塞、视网膜脱离,在相应的视网膜范围发生视野缺损。③视盘水肿引起的生理盲点扩大。④球后视神经病变引起的为中心暗点、哑铃形暗点、扇形缺损或周边视野缺损。⑤视交叉及以上部位病变(如肿瘤)引起偏盲(hemianopsia),如同侧偏盲、交叉性偏盲、水平偏盲等。
脉络膜黑色素瘤(malignant melanoma of the choroid)
是葡萄膜中常见的恶性肿瘤,多见于40~60岁。临床上,其生长方式有2种。①局限性:在巩膜与脉络膜的玻璃膜间局限性生长,因受巩膜和玻璃膜的限制,生长较慢,如穿破玻璃膜,则在视网膜下腔内迅速扩大,形成基底大、颈细头圆的蘑菇状肿瘤。②弥漫性:广泛弥漫性浸润,瘤细胞循血管及淋巴管浸润,并沿脉络膜平面扩展,因而病程较长、发展慢。眼底除有不规则色素散布外,无显著的高起。
病理组织学:脉络膜恶性黑色素瘤是由不同形态的细胞及细胞质和核组成,其所含黑色素不一,表现为无色素、全黑或呈灰色或棕色。多数血管丰富,有些血管较粗,但管壁很薄。在大的肿瘤内,常可见出血及坏死。
【临床特点】 ①症状:肿瘤在周边部者,常因无视力异常而被忽略,发生于后极部或已波及后极部者,可以有眼前闪光、视物变形、视物变小、中心暗点、视野缺损等症状。视力障碍程度因视网膜受损害程度而异。②眼底改变:局限性者,早期可以看到眼底有局部隆起,视网膜上可看到灰白色、青灰色、棕黄色、黑褐色不等的扁平形肿块。一旦肿瘤突破玻璃膜进入视网膜下将出现视网膜脱离,最初为实性脱离,呈半球状,蘑菇状,境界清楚,周围视网膜有皱纹出现;晚期视网膜脱离显著扩大。弥漫性者,早期眼底无明显高起,由于玻璃膜大多完整,视网膜很少受影响,所以眼底有时仅有数个陈旧性视网膜脉络膜病灶,很易被忽略。视网膜脱离的程度与肿瘤的大小及发育时期不一定平行,而原则上没有裂孔。③眼压:开始时正常或偏低,随着肿瘤的增大,晶状体、虹膜被肿瘤推向前,阻塞前房角,引起房水循环障碍,眼压升高,发生继发性青光眼。④炎症:因肿瘤组织毒素的刺激,可以发生葡萄膜炎及视神经炎等。⑤有时可出现自发性球内出血。⑥眼外转移:由于肿瘤增大可侵蚀巩膜之薄弱处,沿巩膜上的血管、神经导管等向球外转移到眼眶内致眼球突出,进而侵犯邻近组织。全身转移:多为血行转移,常见于肝、皮下组织、中枢神经系统、肺、胃、骨髓等。⑦辅助检查:视野检查在相应于眼底病变区有暗点;荧光眼底血管造影,瘤体内有血管供应,且有荧光渗漏;超声示眼内表面光滑的半球形或蘑菇形隆起肿块;CT可见眼内蘑菇形或扁平形无钙化实性肿块,有视网膜脱离;巩膜透照,瘤体部位不透光。
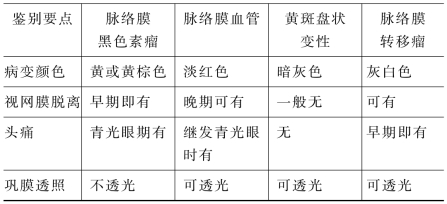
临床上,需与脉络膜血管瘤、黄斑盘状变性、转移癌等进行鉴别。见表2-6。
表2-6 脉络膜恶性黑色素瘤鉴别诊断

(续 表)
【处理】 早期诊断、及时摘除眼球。摘除时,视神经要尽可能剪长一些,因肿瘤有可能沿视神经蔓延,如眶内组织被肿瘤波及则应做眶内容剜除术。对位于虹膜及睫状体者,可行虹膜切除术及虹膜睫状体切除术。近年来有人统计行眼球摘除者更容易加快肿瘤转移,而且随访结果显示,不手术者的生存率并不低于手术者,因此主张对一眼因其他原因已失明时,建议暂不手术,给于免疫治疗、放射疗法、光凝疗法、透热疗法、冷凝疗法等。
四、尘样物飘动
又称“飞蚊症”,视野中漂浮点状或细丝浮游物,随眼球转动而飘动,在明亮背景下,如白墙,更加明显。
(一)生理性飞蚊症(muscae volitantes)(https://www.xing528.com)
正常人注视白色物体或蓝色的天空时,可发现眼前有飘动的小点状或细丝浮游物,有时闭眼亦可看到。这种主观存在,客观检查却不能发现任何玻璃体、视网膜病变的现象称为生理性飞蚊症。一般认为是由于玻璃体皮质的细胞或行走于视网膜血管内的血细胞在视网膜上投影所致。无需治疗。
(二)玻璃体混浊(vitreous opacities)
玻璃体混浊不是一种独立的疾病,而是某些眼病的表现。主要由葡萄膜炎、视网膜疾病、外伤或手术引起出血、变性、寄生虫及其代谢产物、异物存留等引起。
【病因】 ①葡萄膜炎:炎性渗出物和炎性细胞进入玻璃体形成灰白色尘埃状、絮状或团块状混浊。②出血:视网膜静脉周围炎、静脉阻塞、糖尿病、高血压、外伤或手术引起的出血进入玻璃体,根据血液吸收的程度分别为红色、黄色、灰白色的片状或团状混浊。③色素:外伤、葡萄膜炎等使色素颗粒进入玻璃体。④肿瘤、寄生虫及其代谢产物:眼内肿瘤或全身其他部位肿瘤眼部转移,瘤细胞脱落,寄生虫代谢产物均可引起混浊。⑤玻璃体变性:多见于老年人及高度近视者,玻璃体透明质酸解聚液化。糖尿病及高胆固醇血症者玻璃体内可有胆固醇结晶体沉着。
【临床特点】 ①主要症状即眼前有黑影,形态不一,对视力的影响因混浊部位和程度而异。②检查:裂隙灯及三面镜下,可见玻璃体点状、块状灰白色、棕色或黄色混浊。用直接检眼镜+6~+8D检查,当眼球转动突然停止后,在眼底红光反射背景下可见黑色飘动的小点或团块。
【处理】 积极治疗原发病,如控制炎症,用激光或药物治疗眼底出血性疾病。混浊较重,病程较长,有纤维增生性改变者可做玻璃体切割术。玻璃体退行性变无特殊处理。但突然增加的漂浮物,应仔细检查玻璃体、视网膜情况,尤其是周边部,以排除视网膜脱离。
(三)玻璃体变性
玻璃体为透明、无血管、无神经具有一定弹性的胶体。充满在晶状体后的空腔内,是眼屈光间质之一。前面有一凹面称玻璃体凹,晶体后面座落其内,其他部分与视网膜和睫状体相贴,其间以视盘周围和锯齿缘前2mm处结合最紧密。在玻璃体中央可见密度较低的狭长漏斗状管,称玻璃体管(Cloquet管),在胚胎时有玻璃体动脉通过。玻璃体主要由胶原纤维及酸性黏多糖组成,其表层致密,形成玻璃样膜。玻璃体充满眼球后4/5的玻璃体腔内,起着支撑视网膜和维持眼内压的作用。正常情况下,玻璃体无血管、神经,透明,具有屈光作用,其营养来自脉络膜和房水,无再生能力,脱失后留下的空隙由房水填充。当玻璃体周围组织,如色素膜,发生病变时,玻璃体代谢也将受到影响而发生液化、变性和混浊,甚至形成机化条带,不但影响其透明度,而且易导致视网膜脱离。
1.玻璃体液化(synchysis) 随着年龄增长,或为高度近视者,原为凝胶状的玻璃体逐渐脱水,变性而成为溶胶状,玻璃体腔内出现含水的腔隙,称为玻璃体液化。同时玻璃体内的网状结构因脱水而凝集,在裂隙灯下可见到细长而屈曲的膜样纤维带,其上有小的白色颗粒附着。多发生于玻璃体中央。
2.玻璃体后脱离(posterior vitreous detachment) 当玻璃体液化时,随着液化腔的扩大,液化的玻璃体通过后玻璃体膜的裂孔入视网膜前,使玻璃体与视网膜之间发生分离,称为玻璃体后脱离。多见于后上方。在裂隙灯下,玻璃体后部有一大的透明“空腔”,前方为脱离并塌陷的玻璃体网状结构,随眼球运动而漂动。病人可有飞蚊症、眼前闪光感或视力减退。应及时散瞳检查,以便早期发现视网膜裂孔等病变,及时治疗。
3.星状玻璃体病变 少见,多单眼发病,老年人为多,玻璃体内可见许多雪片状小球悬浮在玻璃体内,小球的成分为脂质和磷酸钙盐。
4.闪辉性玻璃体溶化症 多见于中老年人,双眼玻璃体受累,其内可见许多反光很强的结晶体,其成分为胆固醇结晶。也可见于前房、虹膜及视网膜上。
对玻璃体变性本身无特殊治疗。
(四)玻璃体出血(vitreous hemorrhage)
【病因】 正常玻璃体无血管,本身不发生出血。玻璃体出血多因眼内疾病引起,也可由眼外伤、手术引起。
【临床特点】 少量出血一般对视力无影响,在裂隙灯下可见玻璃体内有黄褐色点状浮游物,可很快吸收。大量出血时,视力突然减退,检查见瞳孔区呈暗黑色,眼底不能窥见。吸收较慢,红细胞破裂后,释放出来的血红蛋白分解产物对晶体和视网膜可能产生有害影响。若出血长期不被吸收,可引起眼内细胞增殖,产生牵拉性视网膜脱离。
【处理】 全身或局部用药促进血块溶解,以加快血液吸收,通常用的药物有云南白药、透明质酸酶、尿激酶等,但临床效果尚不肯定。如出血不吸收,采用玻璃体切除术,切除血块及机化条索。
(五)玻璃体寄生虫
【病因】 猪囊尾蚴病系因吞食了猪绦虫的虫卵后,其厚壳在十二指肠内消化,六钩蚴随血循环散布全身,在组织内沉着形成囊尾蚴。如经脉络膜或视网膜的血管进入玻璃体或前房形成眼猪囊尾蚴病。
【临床特点】 病人有时可观察到虫体在眼内蠕动的阴影。检眼镜下可见黄白色半透明圆形的囊尾蚴,外周有金黄色反光圈,直径1~1.5PD。仔细观察可见其头部伸缩运动。常可引起葡萄膜炎,玻璃体内有灰白色混浊颗粒。囊尾蚴寿命约为2年,蚴虫死亡释放的抗原成分可引起严重的免疫反应。
【临床特点】 手术取出囊尾蚴是唯一的治疗方法。
五、夜盲(nyctalopia)
指暗适应能力差,在昏暗处出现视觉障碍、行动困难。分①先天性:静止性,为一种遗传性眼病,除夜盲外,视力、视野、眼底都无异常,是视杆细胞视紫质再合成障碍引起;进行性见于遗传性视网膜变性,参见本章第一节中的慢性视力下降。②后天性:一些眼病,如视网膜脉络膜病变、青光眼、视神经病变等损害视细胞引起。③全身病:严重的肝病、营养不良、消耗性疾病等引起维生素A缺乏。
免责声明:以上内容源自网络,版权归原作者所有,如有侵犯您的原创版权请告知,我们将尽快删除相关内容。




