一、常规项目
(一)红细胞计数(red blood cell count,RBC)
1.参考值 男性:(4.0~5.5)×1012/L;女性:(3.5~5.0)×1012/L;新生儿:(6.0~7.0)×1012/L。
2.临床意义
(1)红细胞增多:见于真性红细胞增多症、严重脱水、烧伤、休克、肺源性心脏病、先天性心脏病、一氧化碳中毒、剧烈运动、高血压、高原居住等。
(2)红细胞减少:见于各种贫血、白血病、大出血、妊娠等。
(二)血红蛋白测定(hemoglobinometry,Hb)
1.参考值 男性:120g/L~160g/L;女性:110g/L~150g/L;新生儿:170g/L~200g/L。
2.临床意义 血红蛋白增减的临床意义与红细胞计数基本相同。
(三)红细胞压积(hematocrit,HCT)
1.参考值 男性:0.42~0.49;女性:0.37~0.48。
2.临床意义
(1)红细胞压积增高:见于脱水、大面积烧伤、严重呕吐、腹泻、尿崩症等。
(2)红细胞压积减低:见于各种贫血、水中毒、妊娠。
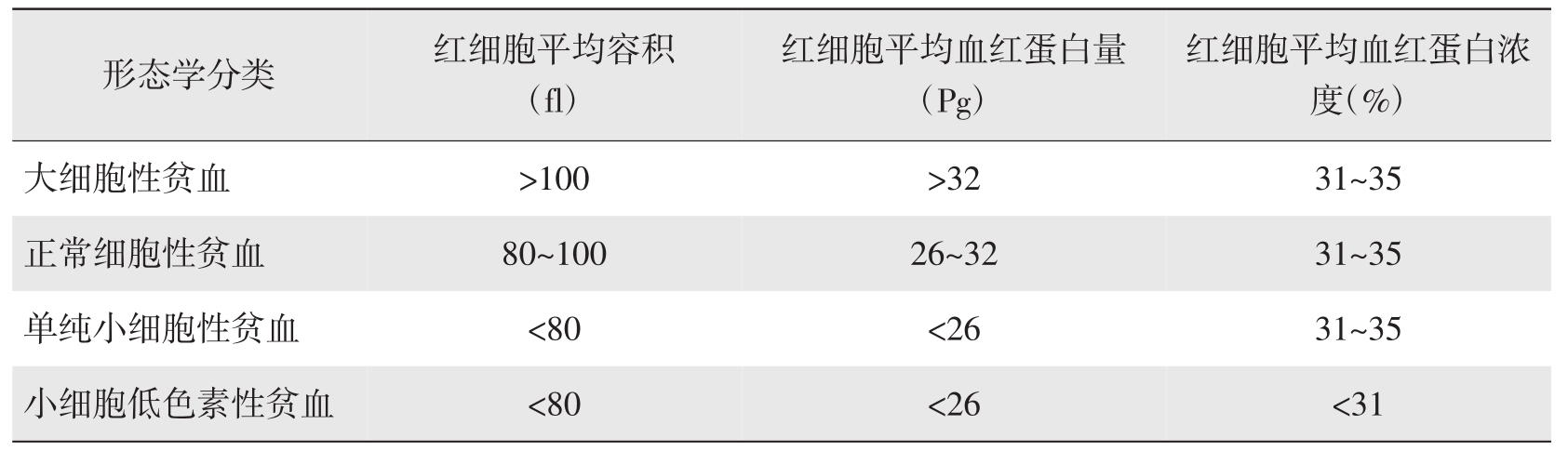
(四)红细胞平均容积(mean corpuscular volume,MCV)、红细胞平均血红蛋白量(mean corpuscular hemoglobin,MCH)、红细胞平均血红蛋白浓度(mean corpuscular hemoglobin concentration,MCHC)
1.参考值 红细胞平均容积:80~100fl;红细胞平均血红蛋白量:26~32Pg;红细胞平均血红蛋白浓度:310g/L~350g/L(31%~35%)。
2.临床意义
红细胞平均容积、红细胞平均血红蛋白量、红细胞平均血红蛋白浓度是三项诊断贫血的筛选指标,主要用于贫血形态学分类,见表2-1。
表2-1 贫血的细胞形态学分类
(五)网织红细胞计数(reticulocyte count,Ret)
1.参考值 百分数:成人0.5%~1.5%;新生儿3.0%~7.0%。绝对值:(24~84)×109/L。
2.临床意义
(1)网织红细胞增多:见于溶血性贫血、急性失血性贫血等。
(2)网织红细胞减少:见于再生障碍性贫血、骨髓病性贫血等。
(六)红细胞沉降率(erythrocyte sedimentation rate,ESR)
1.参考值 男性:<15mm/h;女性:<20mm/h。
2.临床意义
(1)红细胞沉降率增快,见于以下几种情况。①生理性:运动、月经期、妊娠3个月以上(直至分娩后3周)、60岁以上高龄;②病理性:各种炎症、风湿热活动期、结核活动期、组织损伤及坏死持续2~3周、心肌梗死发病1周左右、恶性肿瘤、血浆球蛋白增高的疾病、贫血、高胆固醇血症等。
(2)红细胞沉降率减慢:见于红细胞增多症、血红蛋白病、低纤维蛋白原血症、遗传性球形红细胞增多症等。
(七)白细胞计数(white blood cell count,WBC)
1.参考值 成人:(4~10)×109/L;6个月~2岁:(11~12)×109/L;新生儿:(15~20)×109/L。
2.临床意义
(1)白细胞增多,见于以下几种情况。①生理性增多:新生儿、妊娠期、分娩期、月经期、餐后剧烈运动后、日光浴、紫外线照射、神经过度紧张、恐惧、恶心、呕吐;②病理性增多:细菌感染所引起的炎症,以及大面积烧伤、尿毒症、传染性单核细胞增多症、传染性淋巴细胞增多症、百日咳、血吸虫病、肺吸虫病、白血病、类白血病、恶性肿瘤、组织坏死、各种过敏、手术后(尤以脾切除后为甚)等。
(2)白细胞减少:见于感冒、麻疹、伤寒、副伤寒、疟疾、斑疹伤寒、回归热、粟粒性结核、败血症、恶性贫血、再生障碍性贫血、阵发性夜间血红蛋白尿症、脾功能亢进、急性粒细胞减少症、肿瘤化疗、射线照射、激素治疗以及使用药物,如解热镇痛药、抗生素、抗肿瘤药、抗癫痫药、抗甲状腺药、抗疟药、抗结核药、抗糖尿病药物等。
(八)白细胞分类计数(differential count,DC)
1.参考值
(1)中性粒细胞(neutrophil,N):杆状核0~5%,分叶核50%~70%。
(2)嗜酸性粒细胞(eosinophile,E):0.5%~5.0%。
(3)嗜碱性粒细胞(basophile,B):0~1%。
(4)淋巴细胞(lymphocyte,L):20%~40%。
(5)单核细胞(monocyte,M):3%~8%。
2.临床意义
(1)中性粒细胞。
①中性粒细胞增多:见于急性和化脓性感染(疖痈、脓肿、肺炎、阑尾炎、丹毒、败血症、内脏穿孔、猩红热等),各种中毒(酸中毒、尿毒症、铅中毒、汞中毒等),组织损伤、恶性肿瘤、急性大出血、急性溶血等。
②中性粒细胞减少:见于伤寒、副伤寒、麻疹、流感等传染病,化疗、放疗、血液病(再生障碍性贫血、粒细胞缺乏症、骨髓增殖异常综合症)、脾功能亢进、自身免疫性疾病等。
(2)嗜酸性粒细胞。
①嗜酸性粒细胞增多:见于过敏性疾病、皮肤病、寄生虫病、某些血液病、射线照射后、脾切除术后、传染病恢复期等。
②嗜酸性粒细胞减少:见于伤寒、副伤寒、应用糖皮质激素或促肾上腺皮质激素等。
(3)嗜碱性粒细胞。
①嗜碱性粒细胞增多:见于慢性粒细胞性白血病、嗜碱粒细胞白血病、恶性肿瘤、变态反应性疾病等。
②嗜碱性粒细胞减少:无临床意义。
(4)淋巴细胞。
①淋巴细胞增多:见于某些传染病(百日咳、传染性单核细胞增多症、传染性淋巴细胞增多症、麻疹、风疹、病毒性肝炎、淋巴细胞性白血病和淋巴瘤等)。
②淋巴细胞减少:见于传染病的急性期、接触放射性物质、免疫缺陷病等。
(5)单核细胞。
①单核细胞增多:见于结核病、伤寒、感染性心内膜炎、疟疾、单核细胞白血病、黑热病及传染病的恢复期等。
②单核细胞减少:无临床意义。
(九)血小板计数(blood platelets count,BPC)
1.参考值 (100~300)×109/L。
2.临床意义
(1)血小板增多:见于急性失血、溶血、真性红细胞增多症、原发性血小板增多、慢性粒细胞白血病、脾切除术后(2月内)、急性风湿热、类风湿性关节炎、溃疡性结肠炎、恶性肿瘤、大手术后(2周内)等。
(2)血小板减少:见于遗传性疾病、免疫性血小板减少性紫癜、系统性红斑狼疮、各种贫血,以及脾、肾、肝、心脏疾患、药物过敏等。
(十)出血时间(bleeding time,BT)
1.参考值 1~3分钟,>4分钟为延长。
2.临床意义 出血时间延长:见于血小板量或质缺陷、严重缺乏血浆有关因子、血管异常以及多种药物副作用,偶见于阻塞性黄疸,维生素K的缺乏症及抗凝治疗过量。(https://www.xing528.com)
(十一)尿比重(urine specific gravity)
1.参考值 1.015~1.025,晨尿>1.020。
2.临床意义
(1)尿比重增高:(>1.025)为浓缩尿,见于急性肾炎、肾病、心功能不全、高热、脱水、休克及未控制的糖尿病。
(2)尿比重减低:(<1.005)为低渗尿,见于尿毒症、慢性肾衰、恶性高血压病。
(十二)尿液酸碱度(urine acidity or alkalinity)
1.参考值 pH:6.0~6.5。
2.临床意义
(1)病理性酸性尿:见于无缺钾的代谢性碱中毒、持续呕吐、呼吸性碱中毒、尿路感染、餐后、肾小管酸中毒等。
(2)病理性碱性尿:见于缺钾性代谢性碱中毒、呼吸性酸中毒、饥饿、严重腹泻。
(十三)尿蛋白质定性(urine protein qualitation)
1.参考值 阴性。
2.临床意义
(1)生理性蛋白尿。
①功能性蛋白尿:泌尿系统无器质性病变,尿内暂时出现轻度蛋白质。常见于机体剧烈运动、发热、低温刺激、精神紧张、交感神经兴奋等生理状态时,引起肾血管痉挛或充血等暂时的功能性改变,使肾小球毛细血管壁通透性增高而导致功能性蛋白尿。当影响因素消除,尿蛋白自然消失。尿蛋白定性一般不超过+,定量小于0.5g/24h,多见于青少年。
②体位性蛋白尿:又称直立性蛋白尿,在直立时出现蛋白尿而卧位时尿蛋白消失,且无血尿、高血压、水肿等现象。直立体位时,可能前突的脊柱压迫肾静脉或因直立过久肾脏下移,使肾静脉扭曲造成肾静脉淤血,淋巴、血流循环受阻。蛋白尿的特点是卧位时尿蛋白为阴性,起床活动或久立后,尿蛋白为阳性,平卧后又为阴性。多见于发育期少年。
③偶然性蛋白尿:由于血液、脓液、黏液或生殖系统排泌物,如白带、月经血、精液、前列腺液等混入了尿液,导致尿蛋白定性试验阳性的蛋白尿。因无肾脏本身的损害,故又称假性蛋白尿。
(2)病理性蛋白尿。
①肾小球性蛋白尿:因各种原因所致肾小球毛细血管壁损伤(如免疫损害),使负荷减少或丧失,导致肾小球通透性增高。较多的血浆蛋白滤过后,超出了肾小管重吸收能力,导致蛋白尿。如急慢性肾炎、狼疮性肾病、糖尿病、肾病等。
②肾小管性蛋白尿:肾小管发生病变或肾小管功能有缺陷时,对蛋白重吸收减少或分泌蛋白增加,导致尿液蛋白增加,如肾小管酸中毒、镇痛药引起的肾病、抗生素的肾毒表现等。
③溢出性蛋白尿:也称凝溶蛋白尿,见于多发性骨髓瘤、原发性淀粉样变、巨球蛋白血症等。
④混合性蛋白尿:肾脏病变同时或相继累及肾小球和肾小管时而产生的蛋白尿。兼具两种蛋白尿特点,但各组所占比例因病变损害部位不同而不一致,也可因肾小球或肾小管受损害程度的不同而有所差异。
⑤组织性蛋白尿:指来源于肾小管代谢产生的、组织破坏分解的、炎症或药物刺激泌尿系统分泌的蛋白质,进入尿液而形成的蛋白尿。以T-H糖蛋白为主,生理性约为20mg/ d,尿蛋白定性±~+,定量0.5g/24h~1.0g/24h。
(十四)尿酮体检查(urine acetone bodies test)
1.参考值 阴性。
2.临床意义 尿酮体增加:糖尿病酮症酸中毒、丙醇或乙醇中毒、饥饿、禁食、脱水等。
(十五)尿胆红素测定(determination of urine bilirubin)
1.参考值 阴性。
2.临床意义 尿胆红素增加:见于肝细胞性黄疸,阻塞性黄疸,对于肝炎患者,尿胆红素阳性可早于出现黄疸。
(十六)尿胆原测定(determination of urobilinogen)
1.参考值健康人尿胆原含量:阴性或弱阳性。
2.临床意义尿胆原增加:见于血管内溶血性贫血、组织内出血、肝细胞损伤、胆管部分阻塞并伴发胆管感染、缺氧、铅中毒、恶性贫血。
(十七)尿沉渣镜检(test under microscope of urinary sediment)
1.参考值
(1)红细胞:0个/HP~3个/HP。
(2)白细胞:0个/HP~5个/HP。
(3)肾小管上皮细胞:无。
(4)移行上皮细胞:少量。
(5)鳞状上皮细胞:少量。
(6)透明管型:0个/LP~1个/LPV。
(7)生理性结晶:可见磷酸盐、草酸钙、尿酸等结晶。
2.临床意义
(1)红细胞增多:见于泌尿系统结石、结核、肿瘤、肾炎及外伤,亦见于邻近器官的疾病,如前列腺炎症或肿瘤、直肠、子宫的肿瘤累及泌尿道时。此外,感染性疾病如流行性出血热、感染性心内膜炎。血液病如过敏性紫癜、白血病、血友病等,亦可在尿中出现较多的红细胞。
(2)白细胞增多:为脓细胞,常见于肾盂肾炎、膀胱炎、尿道炎、肾结核、肾肿瘤等。妇女可因白带混入尿液而致白细胞增多。
(3)肾小管上皮细胞:尿中出现肾小管上皮细胞表示肾小管病变,如成团出现,则多见于肾小管坏死性病变,如急性肾小管坏死、肾病综合症、肾小管间质性炎症等;脂肪变性肾小管上皮细胞称为脂肪颗粒细胞,见于慢性肾小球肾炎时;肾小管上皮细胞中出现含铁血黄素颗粒,见于心力衰竭、肾梗死;肾移植后,若肾小管上皮细胞持续增多或重新出现,则为排斥反应的表现。
(4)移行上皮细胞:尿中出现较多或成片脱落的移行上皮细胞,提示肾盂至尿道有炎性或坏死性病变。
(5)鳞状上皮细胞:大量出现且伴白细胞、脓细胞,见于尿道炎。
(6)管型。
①透明管型:持续多量出现,常见于急性慢性肾炎,肾病,长期发热,肾淤血和肾血管硬化等。
②颗粒管型:表示肾脏有器质性病变,见于急性或慢性肾炎、肾病、肾动脉硬化症等。
③蜡样管型:表示肾小管有严重变性坏死,多见于重症肾小球肾炎,特别是慢性肾炎终末期或肾淀粉样变性。
④脂肪管型:内含有许多脂肪滴,多见于类脂性肾病、慢性肾小球肾炎。
⑤上皮细胞管型:内含肾小管上皮细胞,表示肾小管细胞有剥离变性,见于肾病、毒素反应、长期高热、子痫、重金属中毒、肾淀粉变性等。
⑥红细胞管型:出现于红细胞进入肾小管的疾病,如伴有出血的肾脏炎症、溶血性输血反应。
⑦白细胞管型:表示肾脏有感染性病变,如肾盂肾炎、尿路感染或急性肾小球肾炎、狼疮性肾炎、多发性动脉炎。
⑧混合管型:活动性肾小球肾炎、肾病综合症进行期、结节性动脉周围炎、狼疮性肾炎、恶性高血压。
⑨细菌管型:肾脏因细菌感染而呈脓毒性病变。
⑩血红蛋白管型:急性出血性肾炎、血红蛋白尿、骨折、溶血性输血性反应引起的黄疸。
(7)尿结晶。
①生理性结晶:生理性结晶多来自食物及机体盐类的正常代谢产生的各种酸性产物,与钙、镁等离子结合生成各种无机盐和有机盐,又称代谢性盐结晶,一般无临床意义。
草酸钙结晶:新鲜尿液有大量的草酸钙结晶,并伴有红细胞,而又有肾或膀胱刺激症状时,多为肾或膀胱结石的征兆。
尿酸结晶:尿中尿酸浓度增高,使大量尿酸沉淀与肾小管及间质中,可以引发高尿酸肾病及尿酸结石,引起肾小管堵塞以及肾小管间质病变。肾小管重吸收障碍时也可引起肾衰竭。高尿酸亦可见于急性痛风症、儿童急性发热、慢性间质性肾炎等。
非结晶性尿酸盐:主要是尿酸钠、尿酸钾、尿酸钙的混合物,外观呈黄色非结晶形状颗粒沉淀物,在淡色尿中无色,在低温、浓尿或酸性较强的尿液中容易析出沉淀。
马尿酸结晶:此结晶是人类与食草动物的尿液的正常成分,而草食动物尿液中的含量较多,是由苯甲酸与甘氨酸结合而成。
磷酸盐类结晶:常见于碱性或中性尿液。磷酸盐为白色颗粒状,属于正常代谢产物,无临床意义。如果长期在尿液中见到大量磷酸钙结晶,则应排除甲状旁腺功能亢进、肾小管性酸性中毒或因长期卧床引起的骨质脱钙。
②病理性结晶。a.胆红素结晶:见于阻塞性黄疸和肝细胞性黄疸;b.酪氨酸和亮氨酸结晶:见于急性肝坏死、白血病、急性磷中毒等;c.胱氨酸结晶:仅出现于遗传性胱氨酸尿症患者尿中;d.胆固醇结晶:多见于肾淀粉样变性、尿路感染及乳糜尿患者;e.磺胺及其他药物结晶:见于大量服用磺胺药物、解热镇痛药及使用造影剂等。
免责声明:以上内容源自网络,版权归原作者所有,如有侵犯您的原创版权请告知,我们将尽快删除相关内容。




